Penulis: Andriani Yulianti, MPH (Divisi Manajemen Mutu PKMK FK KMK UGM)
Dalam situasi normal, kematian ibu di Indonesia masih menjadi tantangan besar, kurangnya persiapan diri sebelum hamil turut menjadi faktor resiko sulitnya menurunkan angka kematian ibu, terlebih jika melihat status kesehatan perempuan di Indonesia masih rendah yakni masih ada ibu hamil dengan HIV, Ibu rumah tangga dengan AIDS, Infeksi HIV (90% pada pada usia reproduksi 15-49 tahun), Ca Payudara, pernikahan remaja, kehamilan remaja, Ca serviks, anemia pada perempuan dan bumil, WUS hipertensi, WUS KEK bahkan terdapat kekerasan 1 dari 3 perempuan (Riskesdas 2013 dan SUPAS 2015), hal tersebut turut menjadi faktor semakin memburuknya kinerja outcome pelayanan kesehatan ibu.
Saat ini, layanan kesehatan ibu tidak terlepas terkena dampak baik secara akses maupun kualitas dikarenakan merebaknya Coronavirus disease 2019 (COVID-19) yang merupakan penyakit yang disebabkan oleh virus Severe Acute Respiratory Syndrome Coronavirus-2 (SARS- COV2). Pada tanggal 11 Maret 2020 WHO mendeklarasikan bahwa COVID-19 merupakan pandemi di dunia. Kasus COVID-19 pertama kali dilaporkan di Indonesia pada tanggal 2 Maret 2020, yang kemudian berkembang ke hampir seluruh provinsi di Indonesia, termasuk di Daerah Istimewa Yogyakarta (DIY).
Pemberian layanan maternal di masa pandemi perlu menjadi perhatian untuk menghindari terjadi peningkatan morbiditas dan mortalitas ibu, terlebih saat ini terdapat pembatasan pelayanan kesehatan maternal. Seperti ibu hamil menjadi enggan ke puskesmas atau fasiltas pelayanan kesehatan lainnya karena takut tertular, adanya anjuran menunda pemeriksaan kehamilan dan kelas ibu hamil, serta adanya ketidaksiapan layanan dari segi tenaga dan sarana prasarana termasuk alat pelindung diri.
Untuk mengantisipasi perburukan layanan ibu hamil di masa pandemi COVID-19 maka dibutuhkan panduan pelayanan baik untuk ibu hamil bukan COVID-19, maupun ibu hamil yang dicurigai terinfeksi COVID-19 (kategori Orang Dalam Pemantauan (ODP), Orang Tanpa Gejala (OTG), atau Pasien Dalam Pengawasan (PDP)) maupun yang sudah konfirmasi menderita infeksi COVID-19. Namun, sebelum masuk pada pembahasan alur tatalaksana layanan maternal, beberapa hal perlu dipertimbangkan di masa pandemi oleh layanan kesehatan:
- Respon pada tingkat level sistem, memperhatikan level pelayanan maternal yang dibagi menjadi: primary, secondary dan teriser health care karena kedepan level pelayanan kesehatan ini mau tidak mau harus siap, karena tidak pernah tahu kapan Pandemi COVID-19 akan berakhir dan harus siap jika suatu saat di Indonesia sendiri terjadi endemik. Untuk itu, pada level sistem terdapat 3 hal yang perlu dipersiapkan yakni:
- SOP tentang mengurangi/mencegah transmisi dengan upaya kohorting. Untuk kohortig terdiri dari kegiatan co-locating yakni memisahkan pasien investigasi dengan penderita COVID-19
- Clinical risk assessment terhadap pasien yang positif COVID-19, serta
- Fasilitas layanan kesehatan perlu mempersiapkan suatu penjadwalan untuk melimitasi jumlah orang yang masuk ke unit perawatan COVID-19 yang positif.
- Ruangan pasien, apakah perlu ruangan yang bertekanan positif bahkan mempertimbangkan perlunya ruangan isolasi bagi pasien.
- Alat Pelindung Diri (APD), saat ini banyak terdapat kekurangan APD, namun saat APD terpenuhi tidak jarag ketersediaannya tidak sesuai standar sehingga dapat memunculkan permasalahan yang baru di layanan kesehatan.
Di masa Pandemi COVID-19 ini kondisi ideal Ibu hamil harus terus diupayakan menjadi ideal, dan ini menjadi tantangan tersendiri. Dalam memantau kondisi ibu hamil melalui Antenatal Care (ANC) kita mengenal istilah kunjungan K1, K2, K3, K4 dan selama COVID-19 karena pasien mengurangi kunjungan sehingga digantikan dengan tele-konsultasi. Namun merancang tele-konsultasi menjadi tantangan tersendiri agar dapat digunakan oleh semua pihak dan efektif dalam hal pelaksanaannya. Sejatinya, semua kunjungan dalam pemeriksaaan layanan kesehatan Ibu sangat penting baik K1, K2, K3, K4, namun di masa pandemi ini sangat penting ibu hamil melakukan kunjungan K1 karena merupakan skrining awal ibu hamil untuk mengetahui kehamilan risti, tanda vital, laboratorium maupun triple eliminasi.
Pada skrining awal di K1 terdapat 2 fokus yang akan ditanyakan kepada ibu yakni; 1) Kondisi pada saat kehamilan sebelumnya, ada beberapa pertanyaan misalnya; apakah pernah lahir mati, 3 kali keguguran yang berurutan, kelahiran <2500 gram dan >4000 gram saat aterm, apakah saat mondok ada riwayat hipertensi dll, serta 2) Kondisi kehamilan saat ini, terdapat beberapa pertanyaan, misalnya menanyakan kemungkinan bayi kembar, usia yang muda atau terlalu tua, resusnya negatif, ibu dengan diastolic BP ≥ 90 mmgh, apakah datang dengan perdarahan, atau ada komorbid (diabetes, hipertensi, cancer, TB, malaria dll) karena jika ada komorbid tentu hal ini akan menjadi pemberat jika ibu tersebut terdeteksi COVID-19 sehingga membutuhkan rujukan bahkan pada trimester 1.
Jika saat ANC keadaan ibu hamil tersebut masuk dalam katagori yang low risk maka ibu cukup datang di K1 dan K4 dan sisanya bisa di akomodasi dengan tele-konsultasi, dan pada saat pasien mendekati HPL maka idealnya melakukan SWAP. Namun jika SWAP tidak memungkinkan maka dapat melakukan rapid test, dan jika rapidnya test positif maka ibu tersebut dapat dilanjutkan ke pemeriksaan RT PCR. Untuk mengetahui lebih lanjut tatalaksana pelayanan baik untuk ibu hamil bukan COVID-19, maupun Ibu hamil yang dicurigai terinfeksi COVID-19 (kategori Orang Dalam Pemantauan (ODP), Orang Tanpa Gejala (OTG), atau Pasien Dalam Pengawasan (PDP)) maupun yang sudah konfirmasi menderita infeksi COVID-19 yang dilaksanakan di RSUP Dr Sarjito, berikut di bawah ini;
Alur untuk menentukan status tata laksana ibu hamil di masa pandemi COVID-19
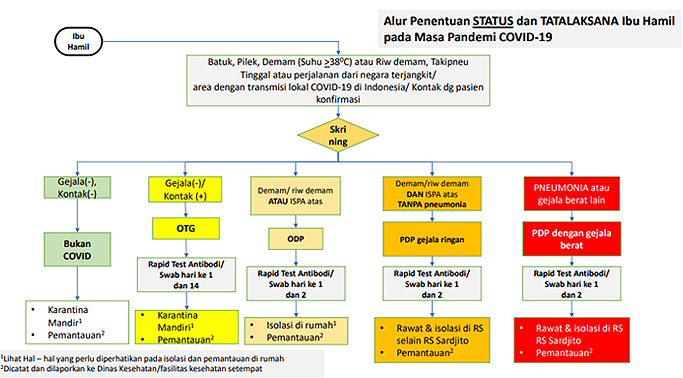
Bahwa setiap ibu hamil wajib dilakukan skrining untuk menentukan status terhadap kecurigaan terhadap infeksi COVID-19: apakah terdapat Batuk, Pilek, Demam atau Riw demam, Takipneu, Suhu 380C, Tinggal atau perjalanan dari negara terjangkit/ area dengan transmisi lokal COVID-19 di Indonesia, Kontak dengan pasien konfirmasi, kemudian akan dilakukan perhitungan skor kewaspadaan awal (early warning score/ EWS) infeksi COVID-19: dilakukan untuk menentukan kecurigaan pasien dengan infeksi COVID-19 dapat menggunakan:

Berikut dibawah ini alur tatalaksana layanan ibu hamil di masa pandemi COVID-19
1. Ibu Hamil Bukan COVID-19
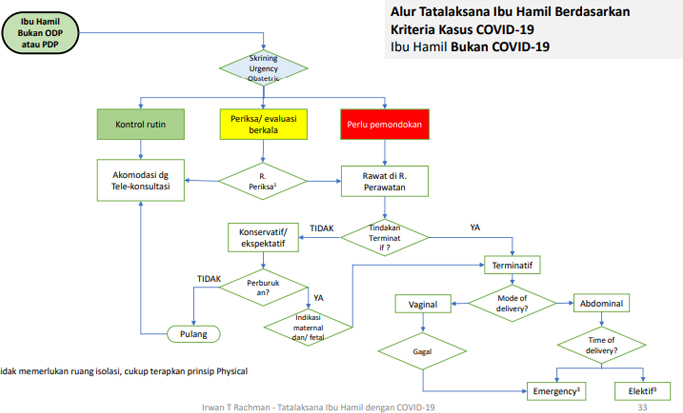
Prinsip penanganan ibu hamil bukan COVID-19 selama masa Pandemi COVID-19 adalah yakni melakukan monitoring mandiri selama kehamilan tidak ada keluhan, pasien akan difasilitasi dengan tele-konsultasi terkait apabila dijumpai masalah selama monitoring, pasien diminta periksa untuk evaluasi kehamilannya maupun dianjurkan untuk mondok sesuai skrining urgensi obstetri serta ruang perawatan ruang perawatan biasa/reguler dan Jenis APD Level 1.
Skrining urgensi dapat dilakukan dengan memperhatikan bagan di bawah ini:
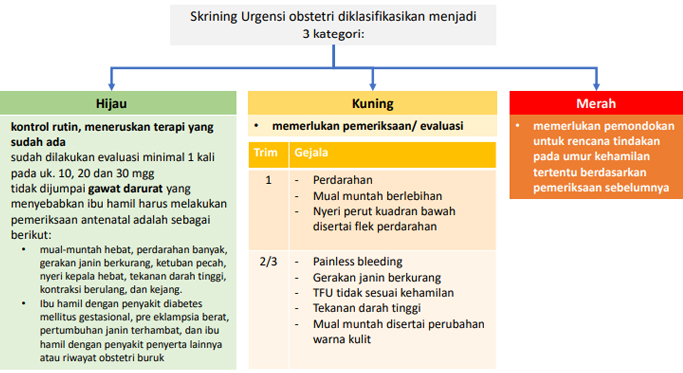
Jika telah dilakukan skrining urgensi maka akan diketahui kriteria skrining, apakah cukup kontrol rutin dengan meneruskan terapi yang ada, atau memerlukan pemeriksaaan/ edukasi bahkan apakah memerlukan pemondokan untuk rencana tindakan sesuai umur kehamilan berdasarkan pemeriksanaan sebelumnya, seperti di bawah ini:
Tabel 1. Indikasi terminasi kehamilan berdasarkan atas indikasi kondisi plasenta/ uterus
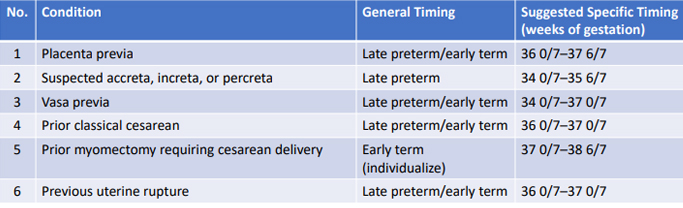
Tabel 2. Indikasi terminasi kehamilan berdasarkan atas indikasi kondisi janin/ fetus
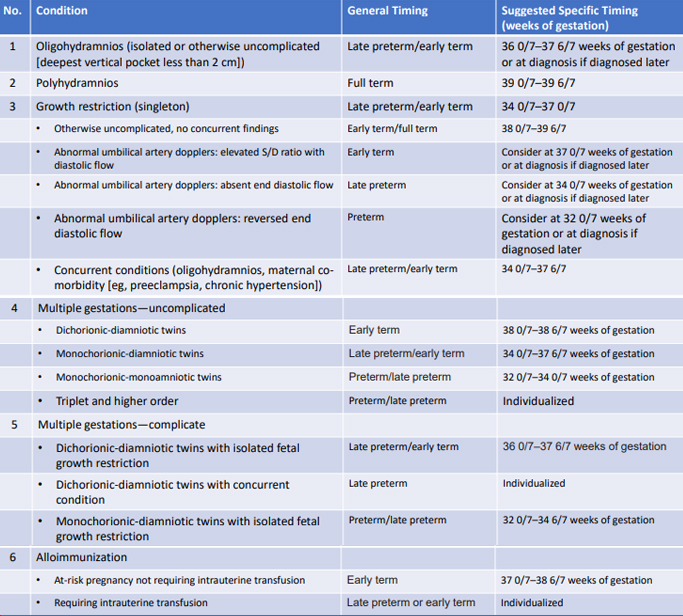
Tabel 3. Indikasi terminasi kehamilan berdasarkan atas indikasi kondisi ibu
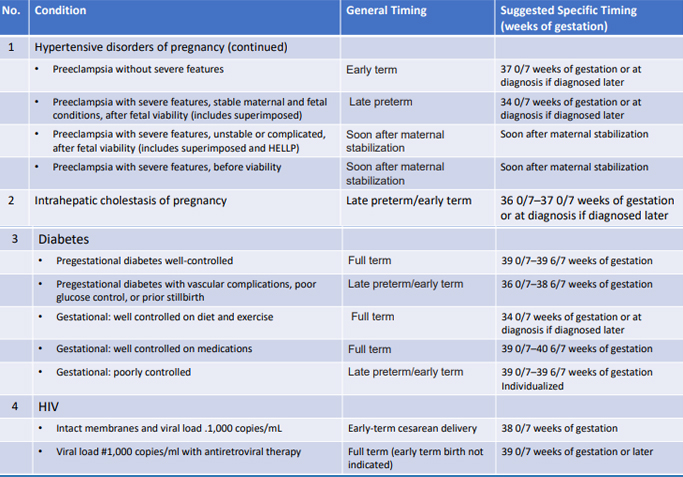
Tabel 4. Indikasi terminasi kehamilan berdasarkan atas indikasi obstetrik
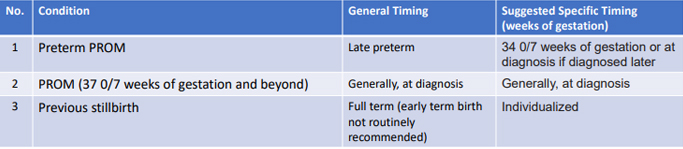
2. Ibu Hamil dengan PDP/ Pasien Dalam Pengawasan (Ringan, Sedang atau Berat)
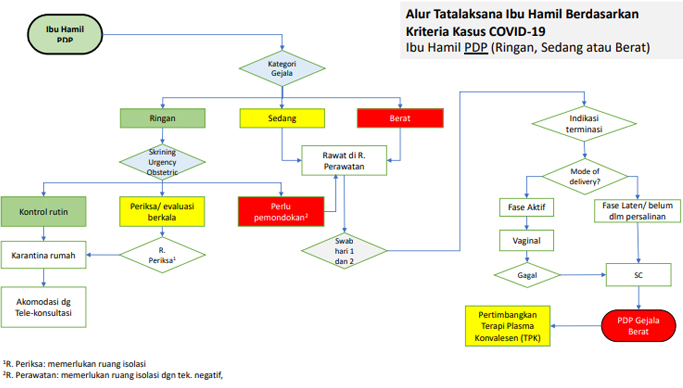
Prinsip penangan ibu hamil dengan PDP selama masa Pandemi COVID-19 yakni Ibu hamil dengan PDP dikategorikan menjadi 3 kategori berdasarkan gejalanya:
- PDP dengan Gejala Ringan
- Kriteria PDP Ringan: demam >380C; batuk, nyeri tenggorokan, hidung Tersumbat, malaise, tanpa pneumonia, tanpa komorbid
- Ibu hamil PDP gejala ringan tidak perlu mondok cukup dilakukan isolasi mandiri selama 14 hari, dipondokkan apabila ada perburukan
- Saat usia kehamilan aterm, lakukan swab di rawat jalan. Apabila hasilnya negatif maka persalinannya sesuai indikasi obstetrik, namun bila hasil swab positip maka pasien diterminasi dengan cara SC elektif.
- PDP dengan Gejala Sedang
- Ibu hamil PDP dengan gejala sedang sebaiknya dilakukan pemondokan. Lakukan pemeriksaan Swab hr 1 dan ke-2: bila hasil negatif, terminasi kehamilan sesuai indikasi obstetrik. Apabila hasil Positip maka dilakukan terminasi secara SC elektif
- PDP dengan Gejala Berat
- Kriteria PDP berat: frekuensi napas >30 x/menit, distress pernapasan berat, atau saturasi oksigen (SpO2) <90% pada udara kamar
- Pasien di pondokkan di R. Isolasi bertekanan negatif
- Dipertimbangkan untuk dilakukan terminasi kehamilan jika usia kehamilan sudah lebih dari 34 mgg
- Pertimbangan cara persalinan (mode of delivery) berdasarkan fase persalinan saat terjadi pemberatan:
- Bila pasien belum dalam persalinan maka pertimbangkan persalinan secara SC;
- namun bila pasien sudah masuk fase aktif maka persalinan bisa secara vaginal (pertimbangkan untuk memperingan Kala II)
- Plasenta ibu dengan PDP diperlakukan sebagai materi biohazard dan dilakukan pemusnahan sehingga perlu dilakukan informed consent sebelumnya.
3. Ibu hamil dengan OTG/ODP/PDP tanpa gejala/gejala ringan
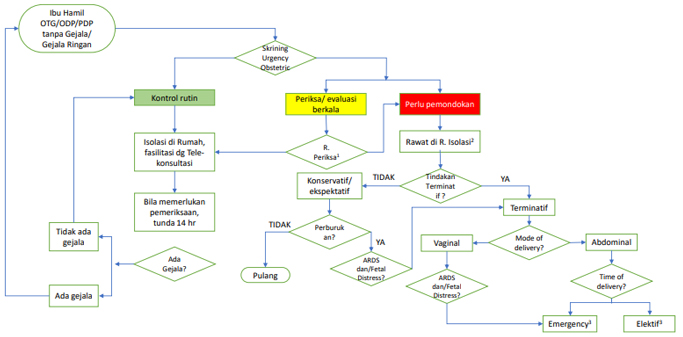
Prinsip penangan ibu hamil dengan OTG/ODP/PDP tanpa gejala/gejala ringan selama masa Pandemi COVID-19 yakni a) melakukan isolasi 14 hari selama kehamilan tidak ada keluhan dengan meneruskan terapi yang ada serta dan lakukan edukasi terkait dengan pemburukan gejala dan pencegahan penularan, b) Pasien akan difasilitasi dengan tele-konsultasi selama masa isolasi, c) pasien diminta periksa untuk evaluasi kehamilannya maupun dianjurkan untuk mondok apabila ada perburukan gejala atau sesuai skrining urgensi obstetri yang ada, d) apabila pasien memerlukan pemeriksaan, maka pasien diperiksa di ruangan isolasi dengan petugas menggunakan APD Level 1.
Sumber:
Materi diambil dari pertemuan AHS UGM Webinar: Layanan Maternal di Masa Pandemi Covid-19, tanggal 4 Juli 2020.

 drg. Farichah Hanum, M.Kes (Direktur Mutu dan Akreditasi Pelayanan Kesehatan Kemenkes RI) menyampaikan draft mutu pelayanan Faskes era new normal, pada forum diskusi manajemen mutu PKMK FK - KMK UGM, 24 Juni 2020.
drg. Farichah Hanum, M.Kes (Direktur Mutu dan Akreditasi Pelayanan Kesehatan Kemenkes RI) menyampaikan draft mutu pelayanan Faskes era new normal, pada forum diskusi manajemen mutu PKMK FK - KMK UGM, 24 Juni 2020.
 Upaya menjaga mutu fasilitas pelayanan kesehatan dilakukan melalui redesign program mutu dan keselamatan pasien (PMKP), disampaikan Dr. dr. Hanevi Djasri, MARS, FISQUA (Konsultan Manajemen Mutu PKMK FK - KMK UGM, Ketua IHQN) saat membahas presentasi dr. Hanum. Dr. Hanevi menyampaikan usulan ISQUA kepada ahli mutu atau tim PMKP: 1) memperkuat sistem manajemen dengan cara menilai kesiapan, mengumpulkan bukti, menyiapkan pelatihan, mempromosikan keselamatan staf dan memperkuat peer support; 2) membangun partisipasi masyarakat, keluarga dan pasien untuk bersama mencapai kesepakatan dan melaksanakan berbagai upaya pencegahan penularan; 3) aktif meningkatkan pelayanan klinisi dengan cara memisahkan alur pelayanan, mengadakan lokakarya kilat tentang kerjasama tim, dan mengembangan sistem dukungan keputusan klinis; 4) proaktif mengelola risiko: baik untuk pasien COVID-19 dan non COVID-19; 5) mengembangkan sistem pembelajaran dengan cara mencari peluang perbaikan, sesuaikan setiap saat sesuai perkembangan.
Upaya menjaga mutu fasilitas pelayanan kesehatan dilakukan melalui redesign program mutu dan keselamatan pasien (PMKP), disampaikan Dr. dr. Hanevi Djasri, MARS, FISQUA (Konsultan Manajemen Mutu PKMK FK - KMK UGM, Ketua IHQN) saat membahas presentasi dr. Hanum. Dr. Hanevi menyampaikan usulan ISQUA kepada ahli mutu atau tim PMKP: 1) memperkuat sistem manajemen dengan cara menilai kesiapan, mengumpulkan bukti, menyiapkan pelatihan, mempromosikan keselamatan staf dan memperkuat peer support; 2) membangun partisipasi masyarakat, keluarga dan pasien untuk bersama mencapai kesepakatan dan melaksanakan berbagai upaya pencegahan penularan; 3) aktif meningkatkan pelayanan klinisi dengan cara memisahkan alur pelayanan, mengadakan lokakarya kilat tentang kerjasama tim, dan mengembangan sistem dukungan keputusan klinis; 4) proaktif mengelola risiko: baik untuk pasien COVID-19 dan non COVID-19; 5) mengembangkan sistem pembelajaran dengan cara mencari peluang perbaikan, sesuaikan setiap saat sesuai perkembangan.







