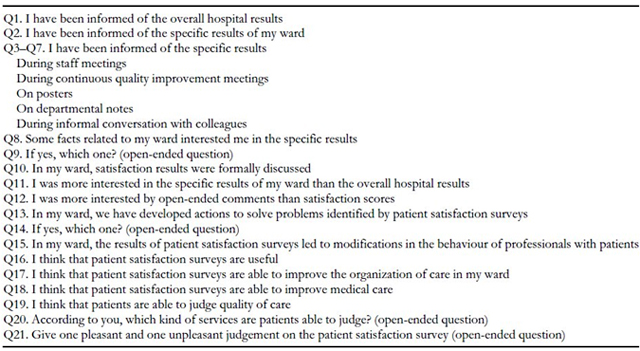
SJSN, BPJS, Jamkes dan potensi kerugian dalam pelaksanaan merupakan bahasan paling hangat para Direktur rumah sakit (RS) sepanjang tahun 2013. Pasalnya adalah rencana akan diberlakukanya jaminan kesehatan semesta (Jamkesta) yang dimulai pada 1 Januari 2014. Hal ini memimbulkan kegaduhan yang menarik untuk disoroti terutama bagi RS swasta karena adanya pilihan untuk melakukan kerjasama atau tidak. RS yang telah berkerjasama berfikir keras untuk melakukan efisiensi tanpa mengurangi kualitas sedangkan RS yang belum kerjasama menimbang-nimbang dengan sangat matang apakah akan melayani peserta jaminan kesehatan (jamkes) atau tidak.
Undang-undang SJSN (Sistim Jaminan Sosial Nasional) yang telah disepakati pemerintah dan DPR pada tahun 2004 sebenarnya merupakan harapan baru bagi masyarakat Indonesia. Terutama dengan dikeluarkan nya BPJS (Badan Penyelenggara Jaminan Sosial) dalam jaminan social dibidang kesehatan dengan adanya BPJS, penyelenggaraan layanan kesehatan yang selama ini dianggap kurang terjangkau lapisan masyarakat menengah bawah diyakini bisa teratasi, sehingga tidak ada lagi diskriminasi pelayanan kesehatan. BPJS adalah penyelenggaraan program jaminan yang terdiri atas program jaminan kesehatan, program jaminan hari tua, program jaminan kecelakaan, program jaminan kematian dan program tabungan pension. Khusus untuk program jaminan kesehatan penyelenggaranya adalah BPJS kesehatan atau BPJS 1 sedangkan lainya diurus oleh BPJS 2.
SJSN yang dianut di Indonesia adalah model AKN (Asuransi Kesehatan Nasional) yaitu Intergrasi antara Asuransi Sosial dan Bantuan Sosial dalam bentuk bantuan /subsidi iuran yang sukses dilakuakan oleh Negara Korea, Taiwan, Filipina, Australia, Kanada dan Perancis. Sistem ini mewajibkan seluruh penduduk membayar iuran (premi). PNS dan pegawai formal dipotong langsung dari gaji berdasarkan prosentase tertentu, pekerja nonformal membayar premi, sedangkan untuk rakyat miskin akan disubsidi oleh pemerintah dengan istilah PBI (Penerima Bantuan Iuran). Sedangkan dari sisi layanan SJSN menggunakan system bertingkat dan berstruktur, dimana pasien dikelola oleh pemberi pelayanan tingkat pertama (PPK 1) misalnya dokter keluarga, klinik dan puskesmas yang dalam keadaan tertentu dapat dilakukan rujukan berjenjang ke PPK 2 yakni RS berdasarkan urutan RS kelas D, C, B baru ke A (RS kelas D dan C sebagai rujukan tingkat pertama, RS kelas B sebagai rujukan tingkat kedua dan RS kelas A sebagai rujukan tingkat ketiga) kecuali RS rujukan tingkat pertama tidak memiliki fasilitas yang dibutuhkan maka rujukan dapat langsung ke RS rujukan tingkat kedua atau ketiga. Dengan kata lain pasien tidak bisa begitu saja meminta dirujuk ke rumah sakit selama PPK 1 mampu menangani.
Salah satu tolak ukur keberhasilan SJSN adalah jumlah orang yang dijamin. BPJS merencanakan pada tahun 2014, sebanyak 70% masyarakat Indonesia telah ikut dan tahun 2017 ditargetkan telah mencapai 90%. Walau ada pilihan untuk terlibat mauoun tidak, adanya scenario BPJS ini jelas dan tegas memaksa RS swasta di Indonesia untuk melibatkan diri jika ingin tetap survive dalam scenario Jamkesta. Pertanyaan menariknya, siapkah RS swasta di Indonesia?
Sebelum menjawab siap atau tidak tentu diperlukan pemikiran yang mendalam oleh para stakeholder (pemangku kepentingan) RS swasta tersebut. Pertimbangan matang perlu dilakukan dan pengambilan keputusan harus dilakukan sebelum tahun 2013 berakhir. Ketakutan terbesar RS terhadap pelaksaan SJSN ini adalah tarif Jamkes yang secara umum dibawah tarif rumah sakit walau sudah dibedakan besaran tarif sesuai kelas RS. Hal ini tentu menimbulkan ketakutan karena dengan melayani jamkes maka pendapatan RS akan berkurang. Sudah menjadi pemahaman bersama bahwa biaya operasioanl RS swasta dibiayai oleh pasien, berbeda dengan RS pemerintah (public maupun BLU) yang biaya operasionalnya keseluruhan atau sebagian di subsidi oleh pemerintah. Untuk menunjukan ketakutan itu beralasan atau tidak dapat dilihat dari tabel perbandingan total klaim Jamkes dengan total tariff kelas 3 RS Nur Hidayah Bantul sebagai RSU kelas D.
Jika diperhatikan tabel perbandingan tarif antara RS dan Jamkes (melalui hasil Grouping INA CBG's) terlihat ada tarif jamkes yang jauh dibawah tarif rumah sakit, hampir sama atau bahkan jauh diatasnya. Hal ini mematahkan klaim sebagian kalangan bahwa tarif jamkes selalu dibawah tarif RS swasta. Namun jika diperhatikan lebih teliti ternyata persentase tarif jamkes untuk tindakan bedah berada jauh dibawah tarif RS. Secara umum dapat dikatakan bahwa tarif bedah jamkes jauh berada dibawah dari tarif RS sedangkan tarif non bedah dan poliklinik kurang lebih sama dengan tarif RS.
Untuk menjaga stabilitas keamanan keuangan, RS Swasta secara sadar maupun tidak mengembangkan strategi masing-masing namun secara umum dapat digolongkan menjadi tiga strategi. Tiga strategi tersebut masing-masing memiliki kelebihan dan kekurangan. Strategi pertama saya sebut "strategi primitif" yaitu dengan cara merujuk sebagian besar atau keseluruhan diagnosa atau tindakan dengan tarif dibawah RS, strategi kedua saya sebut "strategi quota" yaitu merujuk jumlah tertentu diagnose atau tindakan yang rugi dan strategi ketiga saya sebut "strategi cerdas" yaitu melayani semua pasien jamkes dengan diagnosa/tindakan yang sesuai dengan kelas RS tersebut termasuk melayani semaksimal mungkin bagi pasien yang seharusnya di rujuk namun belum mendapatkan tempat rujukan.
Strategi pertama atau "strategi primitif" dapat memberikan jaminan klaim jamkes yang jauh melebihi tarif RS. Hal ini tentu sangat menguntungkan secara finansial jika dilakukan. Namun benarkah seperti itu? Strategi ini dalam jangka pendek memang menguntungkan namun dalam jangka menengah dan panjang bisa menjadi sangat merugikan. Dimana merugikannya? Dengan banyaknya kasus yang dirujuk maka akan muncul persepsi negatif dari pihak-pihak yang berkepentingan (peserta, PPK 1 dan badan penyelenggara, serta pemerintah secara keseluruhan). Jika persepsi negatif tersebut terus ada dan bertumbuh maka tinggal menunggu waktu sanksi akan diterima. Sanksi pertama tentu dari peserta jamkes yang akan menolak untuk dirujuk ke RS tersebut, sanksi kedua muncul dari PPK 1 yang tidak akan merujuk ke RS tersebut dan sanksi ketiga muncul dari badan penyelenggara berupa teguran atau yang terburuk pembatalan perjanjian sebagai provider. Akhir dari semua itu adalah lenyapnya daya saing RS dalam jamkesta.
Strategi kedua atau "strategi quota" lebih baik dibanding strategi pertama karena RS melakukan hitungan tertentu sehingga terdapat cukup banyak kasus rugi yang ditangani. Besaran quota di tentukan dengan gitungan yang matang sehingga klaim yang diterima akan mendekati tarif RS (± sama dengan tarif RS). Dengan strategi ini tentu kerugiannya lebih kecil dibanding strategi pertama baik jangka pendek, menengah maupun panjang.
Strategi ketiga atau "strategi cerdas" memang memunculkan potensi kerugian yang besar, apalagi bagi RS khusus (RS Ibu dan Anak atau RS Bedah) yang menangani banyak kasus berpotensi untuk tindakan bedah (yang mayoritas jauh dibawah tarif RS). Lalu dimana cerdasnya? Dengan menerima semua jenis penyakit dan tindakan sesuai kelas RS maka peluang total klaim jamkes berada dibwah tarif RS tentu sangat besar, mengapa? Karena selisih tarif tindakan bedah dalam kisaran juta sedangkan yang non bedah atau poliklinik hanya dalam kisaran ribu atau ratusan ribu. Dalam hal ini muncul potensi kerugian yang nyata atau saya lebih suka menyebutnya "kehilangan atau berkurangnya potensi sisa hasil usaha (SHU)". Jajaran manajemen RS lah yang bertugas untuk melakukan terobosan dalam memperkecil kehilangan atau lebih jauh lagi meningkatkan nilai klaim sehingga sama atau diatas tarif RS. Hal selanjutnya yang menunjukkan ini sebuah langkah cerdas adalah terbentuknya persepsi positif dari semua pihak yang terlibat dalam pelayanan jamkes. Dengan adanya persepsi positif maka loyalitas speserta akan terjaga, hubungan dengan PPK 1 serta badan penyelenggara Jamkes akan baik dan terjalin kuat sehingga posisi tawar RS dalam program Jamkesta akan menguat.
RS Nur Hidayah Bantul telah melayani pasien Jamkes sejak tahun 2008. Dimulai dari Jamkesos (2008), jamkesmas (2010), jampersal (2011) dan terakhir jamkesda (2012). Kebijakan RS Nur Hidayah jelas mengacu pada strategi ketiga yaitu "strategi cerdas" yang di ejawantahkan dalam 'program peningkatan efisiensi Jamkes dengan strategi FORPATI PLAPRO". Beberapa kebijakan dalam strategii tersebut adalah merawat seluruh pasien Jamkes yang sesuai standar pelayanan RS kelas D, tetap merawat dan memberikan pelayanan terhadap pasien diatas standar kelas D yang tidak mendapat tempat rujukan, dan Jasa medis dokter di poliklinik dan visite tetap dibayar sama dengan pasien umum sedangkan jasa medis tindakan dibayarkan sebesar 80 % dari tarif pasien umum. Kebijakan tentang besaran jasa medis ini diambil agar tidak ada perbedaan pelayanan oleh dokter terhadap pasien Jamkes dan pasien umum. Hasil dari pelaksanaan strategi FORPATI PLAPRO dapat dilihat dari jumlah kunjungan, persentase klaim jamkes terhadap tarif umum dan angka kepuasan pasien berikut ini.
Kita dapat mengamati efek dari strategi tersebut dengan melihat tabel tahunan jumlah kunjungan pasien Jamkes yang terus meningkat (meningkat 199% dari tahun 2011 ke 2012) serta tabel angka kepuasan pasien yang selalu diatas standar sebagai bukti tidak adanya pembedaan pelayanan RS terhadap pasien jamkes serta tidak adanya penurunan kualitas pelayanan. Khusus tabel persentase klaim jamkes menunjukkan bahwa efisiensinya menurun dibanding tahun 2008 namun kemudian mulai meningkat lagi pada tahun 2013 dengan pemberlakuan tarif INACBGs yang baru.
Nah, dengan demikian, jawaban pertanyaan apakah RS Nur Hidayah rugi dalam pelaksanaan jamkesta dengan menerapkan strategi ketiga? Jawabannya adalah TIDAK. Namun jika hal tersebut berlangsung terus menerus, maka RS Nur Hidayah mungkin akan mengalam keadaan semi stagnan yaitu kondisi dimana rumah sakit berkembang dengan lambat dikarenakan cadangan dana untuk penggantian alat rusak, pengembangan layanan, pengembangan SDM, pembangunan gedung dan lain-lain untuk memberikan layanan prima ke tingkat yang lebih tinggi menjadi semakin kecil. Hal ini dikarenakan sisa hasil usaha semakin mengecil dengan semakin kecilnya persentase efisiensi. Maksud dari artikel ini adalah untuk memberikan gambaran nyara kepada stakeholder bagaimana situasi keuangan RS yang berusaha menjalankan fungsinya dengan benar (sesuai strategi ketiga) sehingga dapat dijadikan pertimbangan dalam menentukan besaran premi atau tarif INA-CBG's juga untuk memberikan pemahaman kepada masyarakat bahwa dalam kondisi terancam kerugian masih ada (saya yakin banyak) RS yang berusaha memberikan pelayanan prima dan sesuai standar.
Oleh : Dr. Arrus Ferry (Direktur Rumah Sakit Nur Hidayah Bantul)
Referensi:
- UU No 40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional (SJSN)
- UU No 32 Tahun 2004 tentang Pemerintahan Daerah pasal 22
- Peraturan Gubernur No 19 Tahun 2011 tentang Sistem Jaminan Kesehatan Semesta
- Data Internal RS Nur Hidayah Bantul
Sumber bisa di klik disini